内分泌内科とは
 ホルモン異常によって生じる疾患の専門的な診断と治療を行っています。
ホルモン異常によって生じる疾患の専門的な診断と治療を行っています。
ホルモンは、甲状腺、副腎、下垂体、副甲状腺などをはじめ、さまざまな臓器から分泌されています。
内分泌内科で比較的多いのは甲状腺疾患です。甲状腺ホルモンの分泌異常は一般的な健康診断の検査では発見できないため、普通に生活するだけでしんどいという症状に長く悩まされている方が少なくありません。甲状腺ホルモンの分泌が過剰な状態が続くと心房細動や頻脈といった不整脈、狭心症、脳梗塞などのリスクも上昇してしまうため、早期の発見と適切な治療が不可欠です。
下記のような症状に気付いたら、内分泌内科を受診することをおすすめします。
内分泌疾患について
ホルモンの分泌が過剰、不足している、内分泌臓器に腫瘍があるという3つに大きく分けられます。
分泌されるホルモンが過剰
甲状腺機能亢進症(バセドウ病)、原発性アルドステロン症、褐色細胞腫、クッシング病、先端巨大症、副甲状腺機能亢進症など
代表的な疾患である甲状腺機能亢進症の場合、 動悸・息切れ、手の震え、生理不順、発汗多過、眼球突出、体重減少などが主な症状です。激しい運動をしたわけではないのに動悸や息切れでしんどくなります。
また、原発性アルドステロン症は副腎からのアルドステロンの自律的過剰産生により高血圧等の症状を来す二次性高血圧症のひとつです。全高血圧患者の約5~10%が原発性アルドステロン症であるという報告があります。過剰に分泌されたアルドステロンは、脳卒中や心筋梗塞などの危険が通常の高血圧症より2~5倍高くなると報告があり、適切な診断と治療が必要と考えられています。
分泌されるホルモンが不足
甲状腺機能低下症(橋本病)、副腎不全、下垂体機能低下症など
代表的な疾患である甲状腺機能低下症の場合、全身倦怠感、ドライスキン、発汗減少、便秘、脱毛、聴力低下、体重増加などが主な症状です。不定愁訴とされてしまいやすい症状ですが、適切な治療で改善が可能です。
副腎不全の場合は、倦怠感、吐き気、腹痛、筋肉痛・関節痛、低血圧・低血糖、皮膚色素沈着などが主な症状です。血圧が極端に低くなってショック状態になることもあります。
ホルモン分泌量は正常で、内分泌臓器に腫瘍がある
甲状腺腫、副腎腫瘍、下垂体腫瘍など
甲状腺腫は健診などで腫れによって発見されることがよくあります。副腎腫瘍、下垂体腫瘍に関しては、別の目的で受けたCT・MRI検査でたまたま発見されるケースが多くを占めます。症状がないケースが多いのですが、腫瘍が大きくなった場合には神経を圧迫するなどによって症状を起こすことがあります。経過観察、投薬・放射線治療、手術など必要な治療を受けるためにも専門医受診が不可欠です。
甲状腺疾患
甲状腺とは
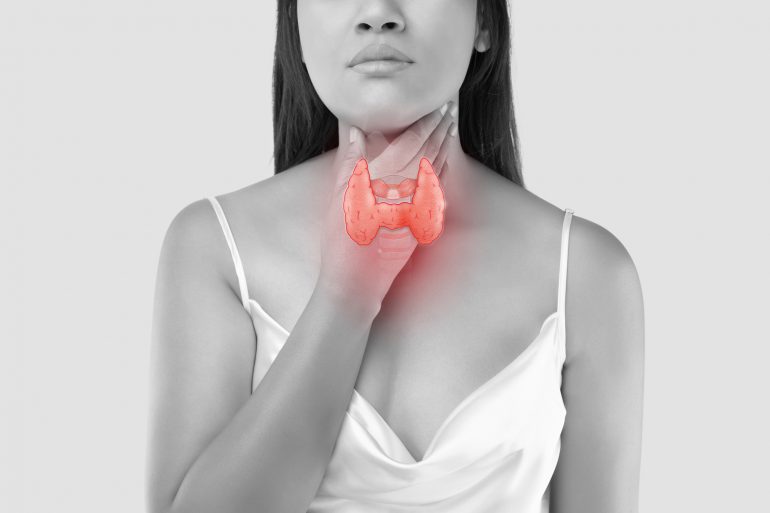 のどぼとけの下で、気管を取り囲むように存在している小さな臓器です。羽を広げた蝶のような形状で、重さは10~20g程度です。甲状腺が分泌している甲状腺ホルモンは、全身の新陳代謝や成長の促進に関わっています。
のどぼとけの下で、気管を取り囲むように存在している小さな臓器です。羽を広げた蝶のような形状で、重さは10~20g程度です。甲状腺が分泌している甲状腺ホルモンは、全身の新陳代謝や成長の促進に関わっています。
女性に多い甲状腺疾患
 甲状腺疾患は、女性に多い傾向があります。健康と思われる40歳以上の成人女性を対象とした健診で、約20%に何らかの甲状腺疾患が発見されたという報告もされています。ただし、男性も甲状腺疾患になることがあり、より見逃されやすいため注意が必要です。
甲状腺疾患は、女性に多い傾向があります。健康と思われる40歳以上の成人女性を対象とした健診で、約20%に何らかの甲状腺疾患が発見されたという報告もされています。ただし、男性も甲状腺疾患になることがあり、より見逃されやすいため注意が必要です。
甲状腺疾患の症状
甲状腺ホルモン分泌量の過剰や不足によって、多彩な症状を起こします。
甲状腺ホルモン不足
太りやすい、疲れやすい、すぐむくむ、便秘しやすい、冷え、物忘れなど
甲状腺ホルモン過剰
痩せてきた、動悸がする、イライラする、落ち着かない、暑がりになった、汗の量が増えたなど
上記のような症状は、女性にとって月経前症候群や更年期などでも起こりやすいため、体質だからとあきらめてしまっているケースも少なくありません。甲状腺ホルモンの分泌量は一般的な健康診断の血液検査では調べないケースがほとんどのため、長くこうした症状に悩まされている方も少なくありません。
内分泌内科では、採血による血液検査でこうした異常を確認して、適切な治療を行うことができます。そして、治療によって甲状腺の分泌量を正常にコントロールすることで、上記のような日常的でしんどい症状を解消できます。
主な甲状腺疾患
甲状腺ホルモンの分泌量が変化する疾患、甲状腺内に腫瘤ができてくる疾患に分けられ、さらに両者が合併している疾患があります。
甲状腺ホルモンの量が変化する疾患
甲状腺機能亢進症:バセドウ病、無痛性甲状腺炎、亜急性甲状腺炎など
甲状腺機能低下症:橋本病(慢性甲状腺炎)、粘液水腫、手術後甲状腺機能低下症、
アイソトープ治療後など
バセドウ病
特殊な抗体(抗TSHレセプター抗体)によって甲状腺が刺激され、甲状腺ホルモンの分泌が過剰になる病気です。
女性の発症が多い傾向があり、男性1に対して女性3~5の頻度で発症するとされています。新陳代謝が盛んになり過ぎることで、多彩な症状を起こします。
甲状腺機能亢進症の症状
- 動悸、頻脈
- 発汗
- 手の震え
- 体重減少
- 眼球突出、複視
- 甲状腺腫大
- 暑がる
- 疲れやすい、だるい
- イライラする
- 落ち着かない
- 集中力低下
- 不眠脱毛
- 痒み
- 脱力感
- 筋力低下
- 骨粗鬆症
- 心房細動
- 心不全
- むくみ
- 息切れ
- コレステロール低下
- 血糖上昇
- 血圧上昇
- 肝障害
など
診断
上記のような症状があって、血液検査で甲状腺ホルモンの過剰と抗TSHレセプター抗体の存在が確認された場合にバセドウ病と診断されます。また、甲状腺超音波検査での甲状腺腫大や血流増加は特徴的所見です。
治療
バセドウ病の治療には、内服薬、アイソトープ(放射性ヨウ素)、手術があり、患者様の状態や症状、年齢、ライフスタイルなどによって適した治療法は変わります。医師とじっくり相談して治療方針を決めましょう。一般的に行われることが多いのは、抗甲状腺薬という甲状腺のホルモン合成を抑える薬の処方を中心にした薬物療法です。また、交感神経の興奮を抑えるβ遮断薬による内服も行いながら分泌量低下を待ちます。
適切な治療によって甲状腺ホルモンの分泌量が正常になれば、発症前と変わらない健康な生活を送ることができます。内服薬にてコントロールが難しい場合は、その他の治療が検討されます。なお、抗甲状腺薬の自己中断は甲状腺クリーゼという重篤な状態に陥るリスクとなるため定期的な通院をお勧めします。
橋本病(慢性甲状腺炎)
甲状腺機能低下症の代表的な病気であり、圧倒的に女性の発症が多い傾向があります。成人女性の10人に1人は橋本病であるといわれています。新陳代謝が低下するため、老化が一気に進むような症状がみられます。倦怠感、むくみ(全身性)、便秘、低体温、冷え症、脱毛、ドライスキン、眠気、また忘れっぽくなるなど認知症のような症状を起こすこともあります。
首に触れると甲状腺の表面がゴツゴツして硬く腫れているように感じます。
甲状腺機能低下症の症状
- むくみ(全身性)
- 便秘
- 倦怠感、疲れやすい
- 寒がる、冷え
- 脱毛
- 動作・反応が鈍い
- 甲状腺腫大、のどの違和感
- ボーッとした表情
- 息切れ、心肥大
- 食欲低下
- 舌の肥大
- 脱力感、筋力低下、肩こり、筋肉の疲れ
- コレステロール上昇、肝障害、貧血
- 月経不順、月経過多
など
診断・治療
上記のような症状があって、血液検査で甲状腺ホルモンの分泌量低下と橋本病に特有の自己抗体(抗甲状腺ペルオキシダーゼ抗体、抗サイログロブリン抗体)の存在が確認され、甲状腺の超音波検査で橋本病に特有の所見がみられた場合に橋本病と診断されます。
不足している甲状腺ホルモンの内服による補充によって治療します。補充するのはもともとのホルモンと全く同じ構造のため、副作用を起こすこともほとんどありません。
亜急性甲状腺炎
甲状腺に炎症が起こって甲状腺ホルモン分泌量が増加します。最初にかぜのような症状があって、数週間後に甲状腺周辺に痛みを起こします。甲状腺周辺が硬く腫れて、押すと痛みを感じ、痛みは左右を移動することもあります。微熱から40℃近い高熱まで発熱を起こすこともあります。亜急性は急性と慢性の間といった意味で、全経過は2~4ヶ月程度とされています。
風邪の症状と似通っているため診断が遅れることも見受けられます。
甲状腺ホルモンが過剰になり、倦怠感や動悸、手の震えなども起こします。ただし、甲状腺ホルモン過剰はいずれ自然に治まります。炎症による熱や痛みにはNSAIDs(ロキソプロフェン等)を処方し、炎症が強い場合はステロイド(プレドニゾロン)の内服も検討します。また動悸が強い場合には、β遮断薬(脈拍を下げる薬)を用います。
なお、一定期間後、甲状腺ホルモンの分泌過剰から、甲状腺ホルモンの分泌低下になるケースが約2割前後あるため、慎重に経過を観察する必要があります。
無痛性甲状腺炎
甲状腺が何らかの原因で破壊されて、蓄えられていた甲状腺ホルモンが血液中に漏れ、一過性の甲状腺機能亢進を引き起こしています。甲状腺に痛みは生じません。
どうして甲状腺が壊れてしまうのかはよくわかっていませんが、橋本病の方が発症しやすい傾向があります。比較的短期間に甲状腺機能亢進の症状を起こします。
一過性なので、ほとんどの場合は2-3ヶ月で正常化して症状も消えます。ただし、動悸が強い場合などではβ遮断薬などによる対症療法が必要です。
甲状腺腫瘍
良性腫瘍と悪性腫瘍に分けられます。
甲状腺良性腫瘍には、腺腫様甲状腺腫、嚢胞、腺腫などがあります。甲状腺悪性腫瘍には、甲状腺がん(乳頭がん、濾胞(ろほう)がん、髄様(ずいよう)がん、未分化がん)、悪性リンパ腫などがあります。
また、プランマー病(機能性甲状腺結節)のように、甲状腺にできた腫瘍によって甲状腺機能亢進を起こす病気もあります。
甲状腺内の腫瘤は、適切な治療によって治せる場合がほとんどを占め、甲状腺の悪性腫瘍の場合も他のがんと比べておとなしいタイプが多いとされています。甲状腺超音波検査は放射線被曝がなく、さらに最も的確に甲状腺内の腫瘤を診断できるとして世界的にスタンダードな検査となっています。当院では、最先端の甲状腺超音波検査機器を導入して、精緻な検査を行っています。超音波検査の結果にて悪性腫瘍の鑑別が必要となった場合は、連携病院への紹介を検討いたします。
こんな症状があったら、内分泌内科を受診してください
- 首に腫れがある
- 安静にしているのに、心臓がドキドキする
- 手指が細かく震える
- 暑がりになった
- 水をたくさん飲む
- 汗が増えた
- 食べているのに痩せる
- イライラしやすい
- 落ち着かない
- 体が冷える
- 寒がりになった
- 肌が乾燥する
- 体が重い
- だるい
- 食べていないのに太りやすくなった
- 起床時に顔や手がむくんでいる
- 便秘しやすい
- 脈が遅い、弱い
- 月経不順
など
当院の甲状腺治療
 当院では、甲状腺をはじめとしたホルモンに関わる臓器の専門的な診療を行っています。甲状腺の状態を精密に観察できる甲状腺超音波検査機器を導入して、経験豊富な医師が精緻な検査を行っています。
当院では、甲状腺をはじめとしたホルモンに関わる臓器の専門的な診療を行っています。甲状腺の状態を精密に観察できる甲状腺超音波検査機器を導入して、経験豊富な医師が精緻な検査を行っています。
甲状腺の疾患は、生活の質を大きく下げる症状が多く、心臓などにも大きな負担をかけてしまう可能性があります。甲状腺疾患では「なんとなく不調」といった曖昧な症状が起こるケースも少なくありません。気になる症状がありましたら、お気軽にご相談ください。
妊娠・出産と甲状腺
甲状腺疾患は女性の発症が多い傾向があり、妊娠や出産にも大きく関わります。当院では、妊娠されている方、または妊娠をお考えの方の甲状腺疾患の診察・治療も行っています。
バセドウ病の治療と妊娠
適切な治療を受けていない場合、バセドウ病によって流産や早産のリスクが上昇します。また、バセドウ病があって妊娠した場合、妊娠中期以降にバセドウ病の状態が改善する傾向があります。こうしたことから、妊娠中の方や妊娠をお考えの方には、それを見越した内服薬の処方調整が必要になります。また、内分泌内科で適切な治療を受けている場合は、抗甲状腺薬を内服している状態での妊娠にも問題はありません。
妊娠初期の一過性甲状腺ホルモン過剰症
胎盤由来のホルモン(hCG)が甲状腺を刺激するため、妊娠8~12週に一過性の甲状腺ホルモン過剰症状を起こすことがあります。つわりが強い場合に起こりやすい傾向があります。一過性なので、動悸などがひどくない限り経過観察で大丈夫です。
甲状腺の機能と妊娠のしやすさ
甲状腺機能異常と妊娠のしやすさに関連があることが最近になってわかってきています。甲状腺の自己抗体が存在していて、甲状腺刺激ホルモン(TSH 2.50以上)など、軽度の甲状腺の機能低下がある場合、甲状腺ホルモンの補充によって妊娠率が上がるケースがあります。不妊や流産などでお悩みの場合には、甲状腺機能や甲状腺自己抗体の検査を受けるようおすすめしています。
出産後の甲状腺機能異常
出産後は甲状腺の機能異常のリスクが上昇し、出産後の女性の20人に1人は甲状腺に何らかの異常が認められます。増加・低下のどちらも起こるため、多彩な症状を起こします。
出産後に下記のような症状があったら内分泌内科を受診しましょう
- 動悸
- 暑がりになった
- のどが渇いて水をたくさん飲む
- 汗をいっぱいかくようになった
- イライラする
- 落ち着かない
- 冷える
- 寒がりになった
- 疲れやすい、だるい
- それほど食べていないのに太ってきた
- 便秘しやすい
など
二次性高血圧
二次性高血圧 ホルモン異常などによる高血圧は根治が可能です
疾患が原因で高血圧が続く二次性高血圧は、原因となっている疾患の治療によって高血圧も根治可能です。また、こうした疾患による高血圧の場合、通常の生活習慣改善による高血圧に対する治療では血圧がうまくコントロールできないケースが多いのです。
高血圧症全体の5~10%は、疾患が原因で高血圧が続く二次性高血圧とされていて、決して珍しいタイプではありません。二次性高血圧の原因疾患はホルモン異常によって発症するものも多くなっています(特に原発性アルドステロン症、他にはクッシング症候群など)。高血圧治療を受けているのに血圧のコントロールが難しい場合には、1度、内分泌内科を受診するようおすすめしています。当院では大学病院などで行っている二次性高血圧のスクリーニング検査を受けられますので、気軽にご相談ください。